Week van de vruchtbaarheid: hoe je zwanger kan worden van ontdooid materiaal
Wat kun je doen om je vruchtbaarheid zo goed mogelijk te bewaren als je voor een behandeling met chemo- of radiotherapie staat? Redelijk wat, zo blijkt.

Levensreddende chemo- en radiotherapieën, maar ook drastische ingrepen ter hoogte van de voortplantingsorganen hebben vaak als keerzijde dat ze de vruchtbaarheid aantasten. Een zware domper voor (kanker)patiënten die (ooit) nog kinderen willen. Of je risico loopt om tijdelijk dan wel definitief onvruchtbaar of verminderd vruchtbaar te worden, hangt behalve van de specifieke ingreep of therapie ook af van je leeftijd, je vruchtbaarheidsstatus en andere persoonsgebonden factoren. Als je dus (nog) een kinderwens hebt, vertel je dat het best zo snel mogelijk aan je oncoloog. Samen met een oncofertiliteitsspecialist kun je dan nagaan of en hoe je je vruchtbaarheid kunt proberen te bewaren.
Vandaag is het technisch mogelijk om eicellen, zaadcellen, embryo’s, eierstokweefsel en zaadbalweefsel in te vriezen voor bewaring. Het invriezen van embryo’s werd al langer terugbetaald, omdat het een gevestigde techniek is bij de behandeling van koppels die moeilijk spontaan zwanger raken. Maar op het moment dat je kanker krijgt, heb je niet noodzakelijk een partner of stabiele relatie en kun je dus hooguit eigen materiaal invriezen. Gelukkig wordt ook dat sinds 1 mei 2017 terugbetaald. ‘Alleen is het spijtig voor vrouwen dat maar 1 techniek – het invriezen van eicellen of eierstokweefsel – voor terugbetaling in aanmerking komt’, zegt professor Herman Tournaye, diensthoofd van het Centrum voor Reproductieve Geneeskunde in UZ Brussel. ‘Terwijl geen enkele vruchtbaarheidsbewarende techniek 100 procent garantie biedt dat je met het ontdooide materiaal ook effectief nog een kind krijgt. Die kans kun je wel doen stijgen door meerdere technieken te combineren. Als al die technieken voor de betreffende persoon allemaal mogelijk, nuttig en gewenst zijn, natuurlijk. Dat wordt vooraf grondig onderzocht en besproken.’
Oogsten en injecteren
Een kankerbehandeling moet doorgaans snel opgestart worden. Gelukkig vragen vruchtbaarheidsbewarende procedures of ingrepen niet altijd veel tijd. Zo kunnen mannen eenvoudig spermastalen leveren. Ingevroren in vloeibare stikstof bij een temperatuur van -196 °C verouderen de zaadcellen niet. Na ontdooien kunnen ze wel wat minder beweeglijk zijn. Maar de kans dat je er toch nog een kind mee kunt verwekken, is heel groot, volgens professor Tournaye. ‘We kunnen de bevruchting in optimale omstandigheden doen verlopen. Als we over veel kwaliteitsvol sperma beschikken, kunnen we eerst kunstmatige inseminatie uitproberen. In het andere geval kiezen we meteen voor een bevruchting in het lab, dus een in-vitrofertilisatie, afgekort als IVF.’

Volgens de klassieke IVF-procedure wordt elke eicel (die bij de vrouw is afgenomen) in een schaaltje samengebracht met vele (ontdooide) zaadcellen. ‘Maar vaak opteren we voor een techniek waarbij elke eicel met een zaadcel wordt geïnjecteerd. We spreken dan van ICSI, wat staat voor intracytoplasmatische semeninjectie. Voor die techniek met een hoge succesratio zijn maar heel weinig zaadcellen nodig: van alle eicellen die via ICSI worden bevrucht, groeit maar liefst 90 % uit tot een embryo.’
Voor een bevruchting in het lab moeten dus vooraf eicellen worden ‘geoogst’. De vrouw ondergaat daarvoor een hormonenkuur om meerdere eicellen tot rijping te brengen. De rijpe eicellen worden via het aanprikken van de eierstokken weggezogen. Dat gebeurt langs vaginale weg en onder plaatselijke verdoving of sedatie.
Uitrijpen in het lab
Ook vrouwen met kanker die hun kankerbehandeling met 2 weken mogen uitstellen, kunnen via een hormonale stimulatie van de eierstokken, gevolgd door een eicelpick-up, rijpe eicellen laten afnemen. Met in dit geval als doel: invriezen om te bewaren. Hebben ze een stabiele relatie, dan kunnen ze de eicellen vooraf laten bevruchten in het lab met sperma van hun partner. In dat geval worden er embryo’s ingevroren.
‘Uiteraard krijgen vrouwen met kanker meestal maar uitstel van hun oncoloog voor slechts 1 hormonenkuur en dus 1 eicelpick-up, goed voor een zwangerschapskans van 30 tot 40 procent’, merkt Tournaye op. ‘Soms kan de kankerbehandeling zelfs geen 2 weken worden uitgesteld. In dat geval kunnen we alsnog eicellen ter hoogte van de eierstokken ‘oppikken’, maar dan in onrijpe toestand. Om ze vervolgens in een specifiek kweekmilieu in het lab te doen uitrijpen. We spreken dan van in-vitromaturatie, afgekort als IVM, waarbij een derde tot de helft van de eicellen uitrijpt.’ De IVM-techniek werd voor het eerst toegepast in 2009, waarna in 2010 de eerste Belgische IVM-baby het licht zag – een primeur voor UZ Brussel.
Eerherstel voor afval
Als de kanker niet naar de eierstokken is uitgezaaid, kan ook wat eierstokweefsel worden weggenomen voor vriesbewaring. ‘We nemen een stukje of 1 eierstok weg via een kijkoperatie langs de buik, wat slechts 1 dag uitstel voor de kankerbehandeling betekent’, vertelt Tournaye. ‘Als later de ingevroren eierstokweefselfragmenten worden ontdooid en ingeplant, kan de eicelrijping en de menstruele cyclus hervatten. In dat geval bestaat er opnieuw een kans op een zwangerschap, langs de natuurlijke weg of via IVF. Eierstokweefseltransplantatie is nog niet echt een routine-ingreep. Hoopgevend is wel dat er langs die weg in de voorbije 12 jaar wereldwijd 84 kinderen zijn geboren, van wie 29 in Brusselse centra.’
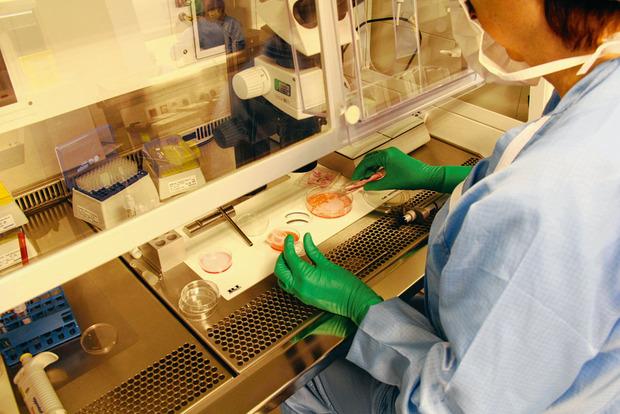
Bij het ‘verknippen’ van het eierstokweefsel in het lab, ter voorbereiding van het invriezen, vallen er ook onrijpe eicellen in het laboschaaltje. Die hoeven sinds de introductie van de in-vitromaturatie-techniek niet langer bij ‘het afval’ te belanden. Ze kunnen worden uitgerijpt in het lab en als extraatje – boven op het eierstokweefsel – worden ingevroren. Met zo’n extraatje kon in Europa in 2015 voor het eerst een vrouw, die van haar aandoening was hersteld, haar kinderwens ontdooien én vervullen – opnieuw een primeur voor UZ Brussel.
‘Geen van al deze procedures of ingrepen kan met 100 procent zekerheid je vruchtbaarheid bewaren’, besluit Tournaye. ‘Maar door verschillende technieken te combineren maximaliseer je de kans om na radio- of chemotherapie alsnog een biologisch eigen kind te krijgen. En dat is voor veel patiënten toch een erg sterkende gedachte.’
Wat als kanker op jonge leeftijd toeslaat?
Meisjes worden geboren met hun voorraad eicellen voor het leven. Bij meisjes zijn dus in theorie dezelfde vruchtbaarheidsbewarende technieken mogelijk als bij volwassen vrouwen. ‘Maar een vaginale eicelpick-up overwegen we pas bij meisjes die al menstrueren’, vertelt professor Tournaye. ‘En die doen we altijd onder algemene (in plaats van lokale) verdoving. De vereiste echo’s gebeuren ook altijd uitwendig (langs de buikwand, in plaats van vaginaal).’
Jongens produceren pas vanaf de puberteit zaadcellen. Toch loont het om voorlopers van deze zaadcellen, stamcellen, in te vriezen. ‘Daarvoor nemen we ter hoogte van 1 teelbal onder algemene verdoving wat zaadbalweefsel weg’, legt Tournaye uit. ‘In de hoop dat we dat in de volwassen geworden jongen kunnen transplanteren, waarna de stamcellen in het beste geval ook effectief uitrijpen tot zaadcellen.’ Of dat lukt, klaren wetenschappers, waaronder de onderzoeksgroep van professor Tournaye, nog volop uit. De resultaten bij proefdieren zijn in elk geval veelbelovend.
Fout opgemerkt of meer nieuws? Meld het hier